Stefan Waller ist seit mehreren Jahren praktizierender Internist und Kardiologe und hat sich aus Leidenschaft der Vermittlung komplexer medizinischer Sachverhalte in möglichst einfacher und verständlicher Sprache gewidmet.
Erfahren Sie mehr über Dr Heart und sein Dr. Heart Projekt.
Linda Weißer ist approbierte Ärztin und leidenschaftliche Ernährungsberaterin, letzteres offline und online über ihren Blog alimonia.net.
Inhalt
Die Koronare Herzkrankheit – abgekürzt KHK – ist mit ihren Komplikationen wie dem plötzlichen Herztod, Herzinfarkt und Herzschwäche eine der – wenn nicht die bedeutendste Erkrankung überhaupt. Wie entsteht diese Erkrankung und wie lassen sich 9 von 10 Herzinfarkten vermeiden?
Was ist eine Koronare Herzkrankheit? – Bedeutung & Verbreitung
Die Koronare Herzkrankheit (KHK) ist die Erscheinungsform der Arteriosklerose („Arterienverkalkung“) am Herzen. Durch Einlagerung von Blutfetten (Cholesterin), Blutgerinnseln und Bindegewebe in die Wände der Herzkranzarterien kommt es zu einem entzündlichen Prozess, der schließlich zu einer zunehmenden Verengung, Verhärtung und Verkalkung dieser für die Durchblutung des Herzens verantwortlichen Blutgefäße und somit schließlich zu einer gestörten Blutversorgung des Herzmuskels führt. Im weiteren Verlauf der Koronaren Herzerkrankung kann es durch zunehmende Verengung bzw. den plötzlichen Verschluss der Herzkranzarterien (Koronararterien) zu wiederholten Herzinfarkten, einer Herzschwäche sowie zu einem plötzlichen Herztod infolge gefährlicher Herzrhythmusstörungen bis hin zum Kammerflimmern kommen. Findet der komplette, plötzliche Verschluss einer Herzkranzarterie im Bereich der Vorderwandherzkranzarterie (sog. RIVA oder LAD) statt dann redet man auch von einem Vorderwandinfarkt. Umgekehrt redet man von einem Hinterwandinfarkt, wenn die Herzhinterwand durch z.B. einen Verschluss der Hinterwandherzkranzarterie (die sog. RCA, ggf. auch RCX) betroffen ist.
Die Koronare Herzkrankheit stellt die bedeutendste Erkrankung der westlichen Welt dar und führt auch bei uns in Deutschland seit vielen Jahren die Todesursachenstatistik an. Allein in Deutschland leiden nach Schätzung des Instituts für Herzinfarktforschung Ludwigshafen ca. 5,5 Millionen Patienten an einer KHK, jedes Jahr erleiden ca. 300.000 Menschen in Deutschland einen Herzinfarkt, und fast jeder 5. überlebt diesen nicht. Über eine halbe Million Patienten werden jährlich mit KHK-bedingten Beschwerden und Symptomen stationär in ein Krankenhaus betreut und mit 20% ist die KHK, (so kürzen wir Mediziner die Koronare Herzerkrankung gerne ab), auch die häufigste Todesursache in der westlichen Welt, d.h. jeder 5. stirbt früher oder später an ihren Folgen.
###
Dabei sind Männer frühzeitiger betroffen, durchschnittlich wird bei Ihnen die Diagnose einer koronaren Herzerkrankung mit 62 Jahren gestellt, während Frauen aufgrund der Schutzwirkung ihrer weiblichen Geschlechtshormone, im Durchschnitt ca. 10 Jahre älter sind wenn die Erkrankung erstmals bei ihnen nachgewiesen wird.
Ursachen & Risikofaktoren
Wie kommt es zu einer Koronaren Herzerkrankung und einem Herzinfarkt?
Ursache der Koronaren Herzkrankheit ist die fortschreitende Atherosklerose („Arterienverkalkung“, in der Laiensprache nicht ganz korrekt als Arteriosklerose bezeichnet) unserer Herzkranzarterien. Diese führt über die zunehmende Ausbildung von Ablagerungen in der Arterienwand, sog. atherosklerotischen Plaques, zu verengten Herzkranzgefäßen und damit zu einer gestörten Durchblutung unseres Herzmuskels bis hin zu wiederholten Herzinfarkten mit Ausbildung einer Herzschwäche. Die Geschwindigkeit, mit der die Atherosklerose fortschreitet, wird jedoch ganz wesentlich durch das Vorhandensein von Risikofaktoren bestimmt. Einige davon wie das Alter, männliches Geschlecht oder eine angeborene, genetische Veranlagung können wir nicht beeinflussen. Die meisten Risikofaktoren sind jedoch durch unseren Lebensstil, und wenn das nicht ausreicht auch durch Medikamente sehr gut zu beeinflussen. Zu den klassischen beeinflussbaren Risikofaktoren gehören Bluthochdruck, Rauchen, erhöhte Cholesterinwerte, Diabetes (Zuckerkrankheit), Bewegungsmangel und dauerhafter Stress. Durch einen gesunden Lebensstil mit Kontrolle dieser Risikofaktoren könnten wir mehr als 3/4 aller Herz-Kreislauferkrankungen wie Herzinfarkt und Schlaganfall vermeiden!
Koronare Herzkrankheit: Symptome
Wenn wir es nicht schaffen unsere Risikofaktoren in den Griff zu bekommen, dann “wachsen“ die Plaques, also die Ablagerungen in unseren Arterien, immer weiter an. Das tückische ist, dass dies über viele Jahre völlig unbemerkt geschehen kann. Erst wenn die entstandenen Ablagerungen (Plaques) so groß sind, dass sie den Durchmesser der Herzkranzarterien um ca. 3/4 einengen kommt es zu belastungsabhängigen Beschwerden. Dann reicht die Durchblutung des Herzens in Ruhe noch aus, aber wenn das Herz mehr Durchblutung benötigt, z.B. bei körperlicher oder psychischer Belastung, dann kann die Blutversorgung und der Sauerstoffbedarf des Herzens durch die vorliegende Verstopfung der Herzkranzarterie nicht mehr ausreichend gedeckt werden und es entsteht der typische Brustschmerz, die sog. Angina pectoris, wörtlich übersetzt „Brustenge“. Dies ist ein typischerweise beengender, drückender Schmerz im Brustbereich hinter dem Brustbein, häufig etwas mehr linksseitig gelegen, oft auch mit Ausstrahlung in Arme, Hals, Kiefer oder Oberbauch.
###
Nicht bei allen Menschen mit einer KHK treten die oben genannten Symptome auf. Diabetiker verspüren aufgrund einer durch die Zuckerkrankheit verursachten Nervenschädigung (sog. diabetische Neuropathie) oft keine Schmerzen, man spricht dann von einer stummen Ischämie. Auch bei älteren Menschen und Frauen werden häufig eher untypische Symptome geschildert wie Übelkeit, Schwindel oder Luftnot ohne den typischen Angina-pectoris-Brustschmerz.
Daneben kann die Koronare Herzerkrankung durch den entstehenden Sauerstoffmangel der Herzzellen auch Herzrhythmusstörungen auslösen, die im Extremfall lebensbedrohlich sein können.
Die gefährlichste Erscheinungsform der KHK ist der Herzinfarkt. Wichtig ist hierbei die Symptome der Koronaren Herzkrankheit, die auf einen Herzinfarkt hinweisen können, ernst zu nehmen und schnell zu reagieren. Daher sollten Sie bei länger als 5 Minuten andauernden, oder erstmals aufgetretenen starken Schmerzen, massivem Druck- oder Engegefühl im Brustbereich mit oder ohne Ausstrahlung in Arme, Hals, Kiefer oder Oberbauch, oft begleitet von Atemnot, Angst, kaltem Schweiß oder Brechreiz umgehend über die 112 (europaweit) den Rettungsdienst alarmieren, denn es könnte sich um ein akutes Koronarsyndrom, einen Herzinfarkt handeln.
Wie macht sich ein Herzinfarkt bei Frauen bemerkbar?
Wichtig ist auch zu wissen, dass sich ein Herzinfarkt bei Frauen häufig “atypisch”, also auch ohne den klassischen Brustschmerz äußern kann. Herzinfarkt-Symptome bei der Frau, sowie bei älteren und z.B. zuckerkranken Menschen können sich häufig allein in Atemnot, Übelkeit und Oberbauchschmerzen äußern. Mehr dazu in unserem Video oben im Reiter.
Im Zweifel sollten Sie also nicht zögern sondern die 112 wählen, da im Herzinfarkt jede Minute zählt.
Diagnose
Wie wird eine Koronare Herzkrankheit festgestellt?
Die Diagnose einer Koronaren Herzkrankheit (KHK) kann auf verschiedenen Wegen erfolgen. Meist treiben mehr oder weniger typische Symptome einer Koronaren Herzkrankheit, wie Brustschmerzen (Angina pectoris), den Patienten zunächst zum Hausarzt. Hier wird im Gespräch über die Abfrage typischer Beschwerden und Risikofaktoren (s.o.) die Wahrscheinlichkeit des Vorliegens einer KHK eingeschätzt. Über Blutuntersuchungen und Blutdruckmessungen können weitere Risikofaktoren wie ein erhöhter Cholesterinwert und ein Bluthochdruck festgestellt werden. Bei heftigen akuten Schmerzen kann über die Messung bestimmter Marker im Blut, wie dem sog. Troponinwert, geprüft werden, ob die Beschwerden tatsächlich vom Herzmuskel ausgehen und Symptome einer Koronaren Herzkrankheit darstellen.
Die erste weiterführende Basisuntersuchung bei V.a. eine Koronare Herzerkrankung ist das Elektrokardiogramm (abgekürzt EKG), bei dem die elektrischen Potenziale des Herzens über auf die Brustwand aufgeklebte Elektroden abgeleitet werden. Gelegentlich lassen sich hierbei bereits in Ruhe Auffälligkeiten erkennen, meist wird aber ein sog. Belastungs-EKG, also eine Ableitung der elektrischen Potenziale unter körperlicher Belastung, durchgeführt. Hierbei wird meist auf einem Fahrrad-Ergometer geprüft, ob belastungsabhängige Durchblutungsstörungen, in Folge verengter Herzkranzgefäße, nachgewiesen werden können. Bei dieser Untersuchung lassen sich oftmals die typischen Veränderungen in der Stromkurve des EKG´s, als ein möglicher Hinweis auf eine Koronare Herzkrankheit, erkennen. Leider ist die Genauigkeit und Verlässlichkeit (sog. Sensitivität und Spezifität) des Belastungs-EKG´s unbefriedigend, so dass zunehmend weitere Untersuchungen durchgeführt werden müssen, um eine Koronare Herzerkrankung festzustellen.
###
Hierzu gehören der Herzultraschall (sog. Echokardiographie), mit dem man die Herzgröße, die Herzmuskeldicke, die Funktion der Herzklappen und vor allem die Pumpfunktion des Herzens darstellen kann. Erfolgt der Herzultraschall unter körperlicher Belastung (oder nach Gabe eines Medikamentes, welches den Herzschlag beschleunigt) spricht man von einer Stress-Echokardiographie. Fallen hierbei Bereiche des Herzmuskels auf, die unter Belastung nicht mehr kräftig „pumpen“, ist dies ein Hinweis für eine Durchblutungsstörung des Herzens in diesem Bereich, also eine Folge der Koronaren Herzkrankheit.
Eine weitere Untersuchung bei Verdacht auf das Vorliegen einer KHK ist die Myokard-Szintigraphie. Hierbei wird eine schwach radioaktive Substanz in eine Vene injiziert, die sich dann im Herzmuskel verteilt. Über die abgegebene radioaktive Strahlung kann eine eventuelle Ungleichverteilung dieses radioaktiven Markers auf eine Verengung (Stenose) in den Herzkranzgefäßen hinweisen.
Daneben finden auch weitere, sog. bildgebende Verfahren, wie das Herz-MRT (Kardiale Magnetresonanztomographie) oder das Herz-CT (Kardiale Computertomographie) in der Diagnostik der Koronaren Herzkrankheit Anwendung, oft auch unter speziellen Fragestellungen.
Nach wie vor die wichtigste Untersuchung zur definitiven Feststellung und ggf. auch Behandlung einer Koronaren Herzkrankheit stellt die Herzkatheteruntersuchung (Koronarangiographie) dar. Nach Punktion der Armarterie, seltener auch noch der Leistenarterie werden verschieden vorgebogene Plastikkatheter zum Herzen vorgeschoben und nach Sondierung der Mündung der Herzkranzarterien ein Röntgenkontrastmittel in die Herzkranzarterien gespritzt. Unter Röntgendurchleuchtung mittels einer beweglichen Röntgenanlage können so Bilder der Herzkranzgefäße aus verschiedenen Perspektiven gemacht werden. Verengte Herzkranzgefäße (sog. Stenosen) oder sogar ein Verschluss der Herzkranzarterien können so optimal dargestellt und ggf. nachfolgend auch behandelt werden, um die Beschwerden des Patienten zu lindern und im Idealfall die Lebenserwartung für Patienten mit einer koronaren Herzkrankheit zu erhöhen.
Behandlung und Therapie
Wie kann man die koronare Herzkrankheit behandeln?
Im Mittelpunkt der Vorbeugung bzw. Behandlung der Erkrankung steht eine Verbesserung unseres Lebensstils. Durch einen gesunden Lebensstil mit Kontrolle der oben genannten Risikofaktoren könnten mehr als 3/4 aller Herz-Kreislauferkrankungen wie Herzinfarkt und Schlaganfall vermieden werden.
Wir zwei Teesorten beim Herzschutz helfen können, erfährst man oben im Video.
Aber auch wenn bereits eine koronare Herzkrankheit vorhanden ist sind Sie es als Patient, der es in der Hand hatd as Fortschreiten Ihrer Erkrankung durch einen klugen Lebensstil zu verhindern. In meinen Herz-Coaching-Programmen vermittle ich Ihnen individuell 1:1 alles was Sie über die Koronare Herzkrankheit wissen müssen und ich helfe Ihnen dabei einen herzgesunden Lebensstil in Ihrem Alltag zu etablieren!
Ist bereits eine Koronare Herzkrankheit vorhanden muss neben der konsequenten Lebensstiloptimierung auch eine konsequente medikamentöse Therapie erfolgen, um das Fortschreiten der koronaren Herzerkrankung dauerhaft aufzuhalten.
Aus unzähligen Studien haben sich für Patienten mit einer KHK 4 Wirkstoffgruppen herauskristallisiert, welche die Lebenserwartung von Patienten mit einer koronaren Herzerkrankung nach einem Herzinfarkt nachweislich verlängern können und somit zur anerkannten Standardtherapie gehören. Patienten, die diese Standardmedikation erhalten weisen eine vielfach niedrigere Sterblichkeit auf als Patienten die diese 4 Medikamentengruppen nicht oder nur teilweise einnehmen.
Zu den 4 Medikamentengruppen gehören Blutplättchenhemmer (Thrombocytenaggregationshemmer), ACE-Hemmer oder Sartane (RAAS-Hemmer), Statine (Cholesterinsenker) und im Allgemeinen auch die ß-Blocker.
Daneben kommen natürlich in Abhängigkeit von ggf. bestehenden Nebenerkrankungen, vorliegenden individuellen Unverträglichkeiten oder Risikokonstellationen viele weitere Medikamentengruppen zum Einsatz. Für Patienten mit schweren Fettstoffwechselstörungen, die mit den o.g. Statinen und einer Lebensstiloptimierung ihre LDL-Cholesterin-Zielwerte nicht erreichen, stellen z.B. neuere Cholesterinsenker, die sog. PCSK-Inhibitoren, oftmals eine weitere Behandlungsoption für die diagnostizierte Koronare Herzkrankheit dar.
In fortgeschrittenen Fällen der KHK mit Vorliegen von hochgradigen Engstellen (Stenosen) kommen sogenannte „revaskularisierende“ Verfahren, wie die Aufdehnung und Stentimplantation verengter Herzkranzgefäße mittels einer Herzkatheteruntersuchung (PTCA/PCI) oder in sehr schweren Fällen mit besonders vielen hochgradigen und komplizierten verengten Herzkranzgefäßen auch eine Bypass-Operation zum Einsatz.
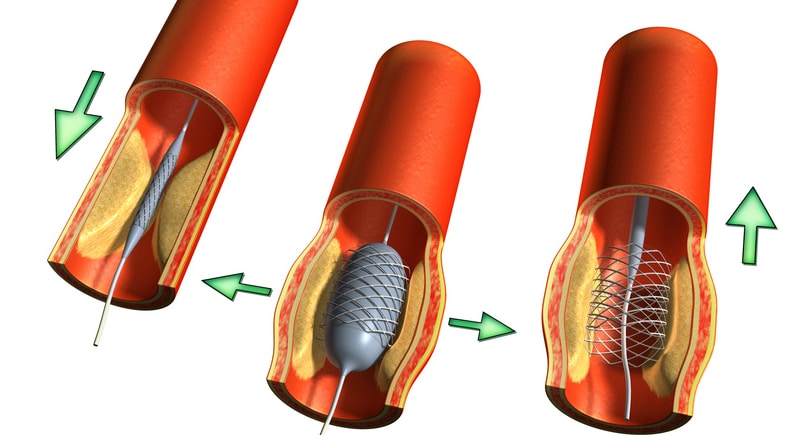
Mit der Herzkatheteruntersuchung kann definitiv festgestellt werden, ob denn tatsächlich eine koronare Herzerkrankung beziehungsweise Verengungen an den größeren Herzkranzarterien vorliegen. Der große Vorteil gegenüber anderen sogenannten bildgebenden Verfahren wie zum Beispiel der Computertomographie (Kardio-CT) oder der Magnetresonanztomographie (Kardio-MRT) liegt unter anderem darin, dass im Falle einer behandlungsbedürftigen Engstelle (Stenose) an den Herzkranzarterien diese nicht nur dargestellt sondern im gleichen Untersuchungsgang auch behandelt werden können. Hierzu wird zunächst über den liegenden Herzkatheter ein dünner Draht durch die Engstelle vorgeschoben und die Verengung der Herzkranzarterie mit einem über den liegenden Draht in die Engstelle vorgeschobenen aufdehnbaren Ballon erweitert. Schließlich wird die Stenose mit einem Stent dauerhaft stabilisiert. Dies ist eine kleine Gefäßsstütze aus Metall, die über den liegenden Draht über das Aufblasen eines kleinen Ballons in die Engstelle gepresst wird und diese dauerhaft offen halten soll.
Wird eine Koronare Herzkrankheit festgestellt, kommt in einigen Situationen, wie z.B. bei sehr ausgeprägten, komplexen Veränderungen oder verengten Herzkranzgefäßen auch heute noch der Herzchirurg zum Einsatz, um eine Bypassoperation durchzuführen. Das ist dann notwendig, wenn die Veränderungen an den Herzkranzarterien so ausgedehnt und fortgeschritten sind, dass sie mit Stents allein nicht zu „reparieren“ sind oder aber auch dann, wenn eine Stentimplantation an besonders heiklen Stellen zu risikoreich ist, weil eine Komplikation an dieser Stelle lebensbedrohlich sein könnte
Bei der Bypassoperation werden hochgradige Engstellen in unseren Herzkranzarterien gewissermaßen überbrückt also gebypassed, indem ein intaktes Blutgefäß hinter der Verengung auf die Herzkranzarterie genäht wird, sodass der Bereich hinter der Verengung wieder ausreichend mit Blut versorgt wird. Als Bypassblutgefäß kann entweder ein Venenstück, welches in der Regel aus dem Bein heraus operiert wird dienen oder aber es wird eine Brustkorbarterie, die natürlicherweise in herznähe verläuft quasi “ umgeleitet“ und auf die verengte Herzkranzarterie genäht, um die Durchblutungssituation dauerhaft zu verbessern, die Beschwerden der Patienten zu lindern und im Idealfall auch die Lebenserwartung für Patienten mit einer Koronaren Herzerkrankung zu erhöhen.
Eine solche Bypassoperation ist aber natürlich ein großer Eingriff, bei dem der Brustkorb operativ eröffnet wird und die Herz-Lungen-Maschine zum Einsatz kommt. Im akuten Herzinfarkt würde eine solche Operation in der Regel viel zu lange dauern und man müsste ja auch ohnehin zunächst feststellen, an welcher Stelle der Herzkranzarterien ein Problem vorliegt. Aus diesem Grund wird im akuten Herzinfarkt eine rasche notfallmäßige Herzkatheruntersuchung durchgeführt. Und auch außerhalb des akuten Herzinfarktes kommt bei anhaltenden oder wiederkehrenden Beschwerden meist die Herzkathetertechnik, die Koronarangiographie zum Einsatz, um kritische Engstellen an den Herzkranzgefäßen festzustellen und ggf. zu beseitigen.
Letztlich entscheidet der Kardiologe, also der Herzspezialist, der die Herzkatheteruntersuchung durchführt, im Zweifelsfall auch zusammen mit den Herzchirurgen, welches Verfahren, also Herzkathetertechnik oder Bypassoperation für Sie als Patient auch auf lange Sicht am geeignetsten ist, um eine Koronare Herzkrankheit zu behandeln.
Wie ist der Verlauf der Koronaren Herzkrankheit?
Nach der Diagnose einer KHK, z.B. nach erlittenem Herzinfarkt, hängt die Lebenserwartung ganz entscheidend von der verbliebenen Herzleistung, also der Pumpleistung der linken Herzkammer und von der effektiven, dauerhaften Behandlung der Risikofaktoren dieser Erkrankung (s.u.) ab. Ist die verbliebene Pumpleistung (die sog. Ejektionsfraktion, EF) nach einem Herzinfarkt weiterhin im Normalbereich und gelingt es, durch die im Vordergrund stehende konsequente Kontrolle der Risikofaktoren das Fortschreiten der koronaren Herzkrankheit aufzuhalten, haben Patienten mit dieser Herzerkrankung eine nahezu normale Lebenserwartung. Tipps hierzu finden Sie im ersten Video oben im Slider. Auch die Lebensqualität ist bei stabilisierter Herzleistung in aller Regel nicht eingeschränkt, im Gegenteil, viele betroffene Patienten, die sich im Rahmen einer Verbesserung ihres Lebensstils um einen achtsameren und aktiveren Lebensstil bemühen, empfinden oftmals sogar eine Verbesserung ihrer Lebensqualität aufgrund ihres umfassenden Lebenswandels. Daher gibt es in aller Regel auch keinen Grund aus einer unbegründeten Angst heraus auf ein erfülltes Sexualleben zu verzichten. Viele Patienten sind allerdings verständlicherweise verunsichert, nicht zuletzt aufgrund der Tatsache, dass dieses für viele etwas „delikate“ Thema auch von uns Ärzten viel zu selten angesprochen wird. Wenn Sie körperlich in der Lage sind 2 Stockwerke beschwerdefrei zu bewältigen sind Sie im Allgemeinen auch fit für Sex! Sprechen Sie also ganz offen mit Ihrem Arzt und schauen Sie sich die Videos oben im Slider an! Eine israelische Studie konnte sogar eine deutliche Schutzwirkung sexueller Aktivität auf unsere Herz-Kreislauf-Gesundheit nachweisen und eine große schwedische Studie zeigt ein längeres Überleben bei Infarktpatienten, die regelmäßig Viagra konsumieren… Also, es gibt fast nie einen gesundheitlichen Grund auf Sexualität zu verzichten, lassen Sie sich hierzu auf jeden Fall gut beraten und schauen Sie die beiden Videos hierzu im slider! Auch Reisen mit Herzkrankheit stellt kein Problem dar, wie oben im Video ausführlich erklärt wird. Wenn ein paar wichtige Basics beachtet werden, steht dem nächsten Urlaub nichts mehr im Weg 🙂
###
Koronare Herzkrankheit – Lebenserwartung
Entwickelt sich z.B. nach einem oder mehreren Herzinfarkten eine schwere Herzschwäche ist die Prognose bei unzureichender Behandlung sehr ernst und die Sterblichkeit liegt hierbei in der Größenordnung von Krebserkrankungen mit einer 5-Jahressterblichkeit von ca. 50%. Glücklicherweise lässt sich der Krankheitsverlauf von Patienten mit einer Herzschwäche heute jedoch aufgrund großer Fortschritte in der Therapie dieser Erkrankung positiv beeinflussen.
V.a . Sie selber können aber als betroffener Patient:in durch eine kluge Lebensführung nicht nur Ihre Lebensjahre deutlich vermehren, sondern v.a. auch Ihre Lebensqualität massiv verbessern. Vielleicht wäre ja ein Hund etwas für Sie? Dann schauen Sie mal oben in das Video 😉
Ich wünsche Ihnen viel Erfolg auf Ihrem weiteren Weg!